2型糖尿病合并高血压下肢动脉硬化闭塞症临床分析
摘 要:目的:分析2型糖尿病合并高血压下肢动脉硬化闭塞症的临床特点。方法:2018年5月-2020年3月收治2型糖尿病合并高血压的下肢动脉硬化闭塞症患者101例,作为试验组;选取同期住院治疗的下肢动脉硬化闭塞症患者101例,作为对照组。比较两组患者血压、血糖、血脂指标水平及髂动脉闭塞率、股动脉闭塞率。结果:试验组低密度脂蛋白(LDL-C)、总胆固醇(TC)、甘油三酯(TG)、空腹血糖(FPG)、餐后2 h血糖(2 h PG)、糖化血红蛋白(HbA1c)、收缩压(SBP)及舒张压(BDP)水平均高于对照组,高密度脂蛋白(HDL-C)水平低于对照组,差异有统计学意义(P<0.05);试验组髂动脉闭塞率、股动脉闭塞率均低于对照组,差异有统计学意义(P<0.05)。结论:血压、血糖、血脂水平较高是2型糖尿病合并高血压下肢动脉硬化闭塞症的危险因素,应当引起临床重视与关注。
关键词:2型糖尿病 高血压 下肢动脉硬化闭塞症 临床特征
下肢动脉硬化闭塞症是一种临床常见病,是全身动脉硬化的主要特征。据调查,糖尿病患者发生下肢动脉硬化闭塞症的概率要明显高于非糖尿病患者,其病情进展速度更快、病情较重[1]。下肢动脉硬化闭塞症患者极易因血管狭窄而导致血管闭塞,肢端出现坏疽,增加截肢率。目前,临床普遍认为高血压是下肢动脉硬化闭塞症发病的危险因素之一[2]。基于此,本研究对2型糖尿病合并高血压下肢动脉硬化闭塞症临床特点进行分析,现报告如下。
资料与方法
2018年5月-2020年3月收治2型糖尿病合并高血压的下肢动脉硬化闭塞症患者101例,作为试验组;选取同期住院治疗的下肢动脉硬化闭塞症患者101例,作为对照组。试验组女42例,男59例;年龄42~80岁,平均(71.62±3.11)岁;病程2~15个月,平均(8.52±1.11)个月;体重指数(BMI)20~27 kg/m2,平均(23.26±0.33)kg/m2。对照组女44例,男57例;年龄43~79岁,平均(71.65±3.08)岁;病程4~14个月,平均(8.54±1.09)个月;体重指数(BMI)21~27 kg/m2,平均(23.29±0.31)kg/m2。本研究经过医学伦理委员会批准,所有患者及家属均签署知情同意书。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:(1)均为首次发病;(2)均存在间歇性跛行、静息痛等症状,部分患者存在肢端坏疽、破溃等;(3)踝骨/肱动脉压力指数<0.9[3]。
排除标准:(1)处于哺乳期以及妊娠期女性;(2)合并恶性肿瘤、急慢性感染性疾病;(3)未开展研究前接受过对症治疗;(4)存在认知、精神、心理障碍。
检测方法:(1)血压:所有患者于安静状态下,测量3次收缩压(SBP)、舒张压(BDP),最终取平均值;(2)血糖:餐前、餐后2 h采集末梢血,在标本采集2 h内检测空腹血糖(FPG)、餐后2 h血糖(2 hPG),并计算糖化血红蛋白(HbA1c)。试剂均由上海晶抗生物工程有限公司提供,一切操作谨遵相关标准完成;(3)血脂:抽取所有患者5 mL空腹静脉血,离心处理10 min(速率为3 000 r/min),分离血清,以全自动生化分析仪(型号:BIOBASE)检测低密度脂蛋白(LDL-C)、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白(HDL-C);(4)髂动脉闭塞率、股动脉闭塞率:彩色多普勒超声诊断仪(型号:GE730)检查髂动脉以及股动脉闭塞情况,线阵探头频率7~12 MHz,凸阵探头频率3~6 MHz,统计闭塞率。
观察指标:对比两组血压、血糖及血脂指标水平、髂动脉闭塞率、股动脉闭塞率。
统计学方法:数据采用SPSS 26.0软件分析;计数资料以[n(%)]表示,采用χ2检验;计量资料以表示,采用t检验;P<0.05为差异有统计学意义。
结果
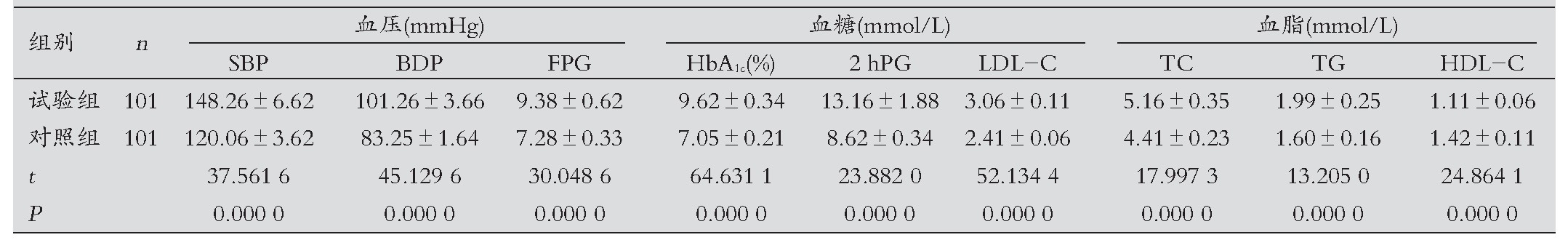
两组患者血压、血糖、血脂指标水平比较:试验组SBP、BDP、FPG、HbA1c、2 hPG、LDL-C、TC、TG水平均高于对照组,HDL-C水平低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者血压、血糖、血脂指标水平比较
两组患者髂动脉闭塞率、股动脉闭塞率比较:试验组髂动脉闭塞率、股动脉闭塞率均低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者髂动脉闭塞率、股动脉闭塞率比较[n(%)]

讨论
下肢动脉硬化闭塞症是糖尿病患者极为常见的一种并发症,具有较高的发病率。糖尿病患者由于末梢血液循环较差,极易发生下肢动脉硬化闭塞症[4-5]。近年来,随着我国人们饮食结构、生活方式的变化,糖尿病发生率明显增高,与此同时,下肢动脉硬化闭塞症发生率也显著增高,且发病人群有年轻化、低龄化趋势[6]。另外,糖尿病在发生、发展的过程中,高血压也是极为常见的一种并发症,合并高血压的糖尿病患者,股动脉、髂动脉闭塞率明显增高,长期动脉闭塞会加重下肢血液循环不良,导致组织严重缺氧、缺血,影响机体正常的胜利功能[7]。病情较轻的下肢动脉硬化闭塞症患者会出现静息痛、间歇性跛行等症状,病情严重者会出现糖尿病足坏疽,截肢率较高,对患者生命健康构成严重威胁[8]。
高血压、高血脂、高血糖会影响动脉斑块的结构、形态,对神经细胞会产生直接的毒害作用,导致周围的细小动脉阻塞,周围神经营养供应发生障碍。下肢动脉硬化闭塞症等糖尿病周围神经病变也是血管与神经共同受到损害的结果。LDL-C水解后的产物极易被氧化,容易透过动脉血管壁内皮,损害血管内皮功能,大量的LDL-C聚集会引发动脉粥样硬化,增加下肢动脉硬化闭塞症发生率。在脂蛋白酶的作用下,含有大量TG的低密度脂蛋白会转变为小密度脂蛋白,在脂肪肝酶的作用下,促进血管粥样硬化。本研究结果显示,试验组LDL-C、TC、TG、FPG、HbA1c、2hPG、SBP、BDP水平均高于对照组,试验组HDL-C水平低于对照组,试验组髂动脉闭塞率、股动脉闭塞率均低于对照组,差异均有统计学意义(P<0.05)。可知2型糖尿病合并高血压下肢动脉硬化闭塞症患者血糖、血脂、血压水平明显高于单纯下肢动脉硬化闭塞症患者,应当引起临床重视与关注,给予针对性治疗[9-10]。
综上所述,2型糖尿病合并高血压下肢动脉硬化闭塞症患者机体血压、血糖以及血脂均较高,高血糖、高血压、高血脂在该病发生、发展中发挥着重要作用,临床应加强降糖、降脂、降压治疗,最大限度降低下肢动脉硬化闭塞症发生率,改善患者预后。
参考文献
[1]陈涛.中西医结合治疗2型糖尿病下肢动脉硬化闭塞症的疗效观察[J].中国中医药科技,2016,23(4):454-455.
[2]沈洁,李克诚,卢学勉,等.血清学等多因素结合超声评估下肢深动脉硬化闭塞在2型糖尿病患者中的应用[J].数理医药学杂志,2019,32(6):791-795.
[3]夏彩凤.糖尿病合并高血压患者下肢动脉硬化斑块的超声特征分析[J].基层医学论坛,2016,20(25):3534-3536.
[4]洪天配,母义明,纪立农,等.2型糖尿病合并动脉粥样硬化性心血管疾病患者降糖药物应用专家共识[J].中国介入心脏病学杂志,2017,25(6):481-492.
[5]何立华.高尿酸血症对高血压患者动脉粥样硬化和血小板活化功能的影响[J].河南医学研究,2016,25(3):508-508.
[6]冉茜,汪志红.住院2型糖尿病肾病患者中早发糖尿病与动脉粥样硬化的关系研究[J].中国医师杂志,2019,21(6):835-839.
[7]李凤,陈静丹,薛桂君.老年冠心病合并高血压患者血清NO、Lp-PLA2、Hcy水平与颈动脉粥样硬化程度的关系[J].标记免疫分析与临床,2019,26(2):185-188.
[8]姚玮,刘晓燕,张振山,等.缬沙坦对下肢动脉硬化闭塞症介入术后再狭窄的临床研究[J].血管与腔内血管外科杂志,2018,4(2):108-111.
[9]张岩,史楠,张丹丹,等.分析2型糖尿病并下肢动脉硬化闭塞症的超声影像学特征[J].影像研究与医学应用,2020,4(16):47-48.
[10]黄文芳,陈容梅,谢秀娟,等.老年2型糖尿病患者发生下肢动脉硬化闭塞症的影响因素分析[J].临床医学工程,2020,27(7):977-978.

