肺泡表面活性物质治疗新生儿呼吸窘迫综合征的疗效探讨
摘 要:目的 探讨肺泡表面活性物质治疗新生儿呼吸窘迫综合征的临床疗效。方法 2018年1月—2020年1月在该院行新生儿呼吸窘迫综合征的患儿80例,平均分为两组各有40例,分别予以不同的治疗方法,观察治疗效果。结果 观察组治疗后p H明显高于对照组,差异有统计学意义(P<0.05),PCO2明显低于对照组,PO2明显高于对照组,差异有统计学意义(P<0.05);观察组患儿显效有28例,有效的有10例,无效的有2例,总有效率为95%;对照组患儿显效的有20例,有效的有6例,无效的有14例,总有效率为65%;观察组患儿治疗后患者治疗有效率显着高于对照组,差异有统计学意义(χ2=4.216,P<0.05)。结论 对新生儿呼吸窘迫综合征采用肺泡表面活性物质治疗效果明显,减少了机械通气时间,改善了血气分析指标,治疗有效率明显升高,在临床上对改善患儿呼吸困难症状以及补充肺泡表面活性物质具有十分重要的意义。
关键词:肺泡表面活性物质 新生儿呼吸窘迫综合征 临床效果
新生儿死亡的一个重要原因是由呼吸窘迫综合征导致的,临床上的表现主要为青紫、呼吸急促、呼气性呻吟等[1],进一步发展为呼吸衰竭从而对生命安全造成威胁。临床治疗显示引起该病的主要原因是缺乏肺泡表面活性物质引起的肺泡进行性萎陷[2-3]。随着医疗技术的不断提高,相关学者[4]建议可以将常规治疗与外源性肺泡表面活性物质弥补自身肺泡表面活性物质的不足进行结合治疗该病。该文筛选2018年1月—2020年1月在该院行新生儿呼吸窘迫综合征的患儿80例,平均分为两组各有40例,分别予以不同的治疗方法,观察治疗效果,探讨肺泡表面活性物质治疗新生儿呼吸窘迫综合征的临床疗效,为以后的医治和研究提供参考。现报道如下。
1 资料与方法
1.1 一般资料
筛选在该院行新生儿呼吸窘迫综合征治疗的患儿80例,平均分为两组各有40例,分别予以不同的治疗方法,观察治疗效果。分析不同组的患者资料,对照组患儿男19例,女性21例;出生体重1 200~2 300 g,平均(1 700±200)g。观察组患儿男18例,女22例;出生体重1 300~2 300 g,平均(1 700±220)g。两组患儿的各项基本资料差异无统计学意义(P>0.05),因此具有一定可比性。两组受试人员及家属均自愿加入该研究,医院伦理委员会已批准该项研究。
1.2 方法
对所有患儿进行纠正水电解质失衡、抗感染、维持酸碱平衡、营养支持等基本治疗,并将呼吸道分泌物清除。观察组在对照组的基础上进行鼻塞仪通气治疗,将呼吸机参数进行设定,持续通气4~5 d,当患儿的各项生命体征趋于平稳后可以撤机,同时给以患儿注射(批号:2016010511)100 mg/kg的牛肺表面活性剂的治疗,将牛肺表面活性剂预热,预热温度为37℃,抽取时使用无菌抽吸针,慢慢地注射到气管插管中,之后进行复苏气囊加压通气5 min,并对患者进行重复性的持续气道正压通气治疗,时间为3~4 d,如果患儿的各项生命体征平稳后可以撤机。
1.3 观察指标
比较分析两组患儿住院时间、机械通气时间、用氧时间。治疗前、治疗2 d后测定Pa O2、p H值、动脉血二氧化碳分压(Pa CO2)。治疗效果的比较,分为显效,有效和无效,并计算总有效率。
1.4 统计方法
采用SPSS 22.0统计学软件对数据进行分析,计量资料用均数±标准差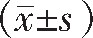 表示,进行t检验,计数资料采用[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。
表示,进行t检验,计数资料采用[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿治疗前后血气分析比较
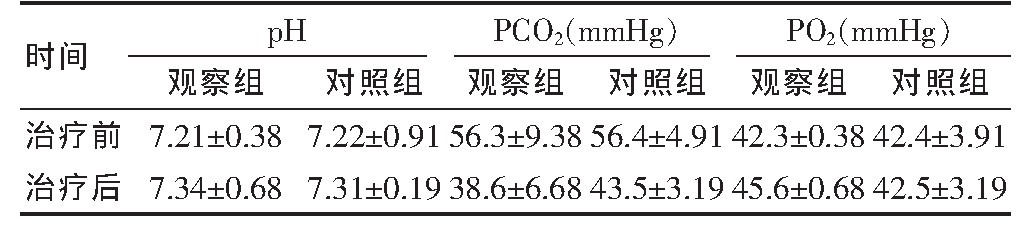
统计学分析结果显示观察组治疗后p H明显高于对照组,PCO2明显低于对照组,PO2明显高于对照组,结果差异有统计学意义(P<0.05)。见表1。
表1 两组患儿的治疗前后血气分析比较
2.2 两组患儿治疗效果比较
观察组患儿显效有28例,有效的有10例,无效的有2例,总有效率为95%;对照组患儿显效的有20例,有效的有6例,无效的有14例,总有效率为65%;观察组患儿治疗后有效率显着高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患儿治疗效果比较

2.3 两组患儿治疗相关指标比较
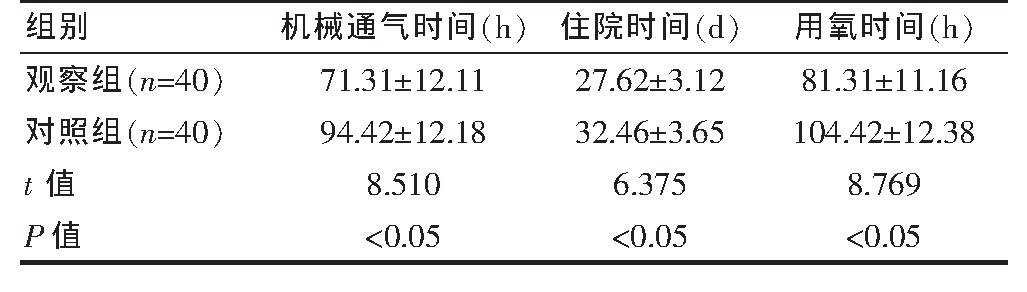
观察组患儿治疗后机械通气时间、住院时间和用氧时间显着低于对照组,结果差异有统计学意义(P<0.05),见表3。
表3 两组患儿治疗相关指标比较
3 讨论
作为一种新生儿普遍的呼吸系统疾病,新生儿呼吸窘迫综合症的主要临床表现是患儿出现呼吸衰竭和呼吸困难,这是新生儿和早产儿致残和死亡的主要原因[5]。当前,临床上对该病的发病机理还没有明确的解释,较多学者认为主要是因为患儿的肺发育不完全,肺泡表面活性物质尚未分泌或分泌不足导致的肺表面张力增大,肺顺应性降低和肺泡膨胀不充分,同时因为患儿呼吸力弱,对肺换气和通气功能有影响,诱导了该病的发生。临床上将常规治疗和机械通气进行联合治疗,这种治疗方法虽然可以对病情起到缓解的作用,但并没有对该病从根本上治疗,因此治疗效果并不理想[6]。随着医疗技术的不断发展,有相关研究表明[7-8],对患者实施外源性肺泡表面活性物质联合机械通气可以取得良好的治疗效果。从该文结果可以看出,观察组治疗后p H明显高于对照组,PCO2明显低于对照组,PO2明显高于对照组;观察组患儿治疗后患者治疗有效率95%(38/40)显着高于对照组65%(26/40)(P<0.05);观察组患儿治疗后患者总有效率显着高于对照组(P<0.05)。如李艳秋等人[2]对肺泡表面活性物质治疗新生儿呼吸窘迫综合征的临床效果进行了探讨,在常规治疗基础上,对照组采用持续气道正压通气治疗,试验组在对照组治疗的基础上采用肺泡表面活性物质治疗,结果试验组总有效率94.62%(123/130)高于对照组86.92%(113/130)(P<0.01),治疗后48 h,两组患儿Pa CO2水平均较治疗前下降,Pa O2、p H值较治疗前上升,但试验组下降(或上升)更显着,这与该文的研究结果都一致。
综上所述,对新生儿呼吸窘迫综合征采用肺泡表面活性物质治疗效果明显,减少了机械通气时间,改善了血气分析指标,治疗有效率明显升高。另外,该研究之后期望可以通过增加研究病例数,从患者的氧合功能指标[呼吸机有效指数(VEI)、氧和指数(OI)、Pa O2与吸入氧浓度比值(Pa O2/Fi O2)、呼吸指数(RI)]以及并发症发生率等方面进行综合性的研究,为该病的治疗提供更详实的数据支持和治疗参考。
参考文献
[1]钱文亚,谢晓恬.外源性肺表面活性物质治疗新生儿呼吸窘迫综合征研究进展[J].临床儿科杂志,2018,36(6):84-87.
[2]李艳秋,王丹,李建军.肺泡表面活性物质治疗新生儿呼吸窘迫综合征的临床疗效观察[J].医学综述,2019,25(15):3111-3115.
[3]姚一明,彭华保,曾平,等.肺脏超声在新生儿呼吸窘迫综合征诊治中应用探讨[J].中国临床医生杂志,2017(3):103-105.
[4]王丁一,杨勇,杨润润,等.肺部超声在评估新生儿呼吸窘迫综合征治疗效果中的应用[J].中华医学超声杂志:电子版,2019,16(10):778-784.
[5]王慧,邓晶,叶新华,等.肺部超声在新生儿呼吸窘迫综合征诊断中的应用价值[J].中华医学超声杂志:电子版,2018,15(11):37-40.
[6]张小龙,肖甜甜,高淑强,等.肺部超声在新生儿呼吸窘迫综合征中的应用[J].中华新生儿科杂志,2018,33(5):372-375.
[7]安晓玲,郝荣,苏海砾.超声在新生儿呼吸窘迫综合征及新生儿湿肺诊断中的价值[J].中国超声医学杂志,2017(3):30-33.
[8]余木生,林瑞基,梁世玲.肺超声评分对新生儿呼吸窘迫综合征诊断价值的研究[J].实用医技杂志,2018,25(7):709-711.
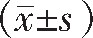 表示,进行t检验,计数资料采用[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。
表示,进行t检验,计数资料采用[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。


